Psoríase – Fotos, Imagens, Vídeos, Tratamento e curiosidades.
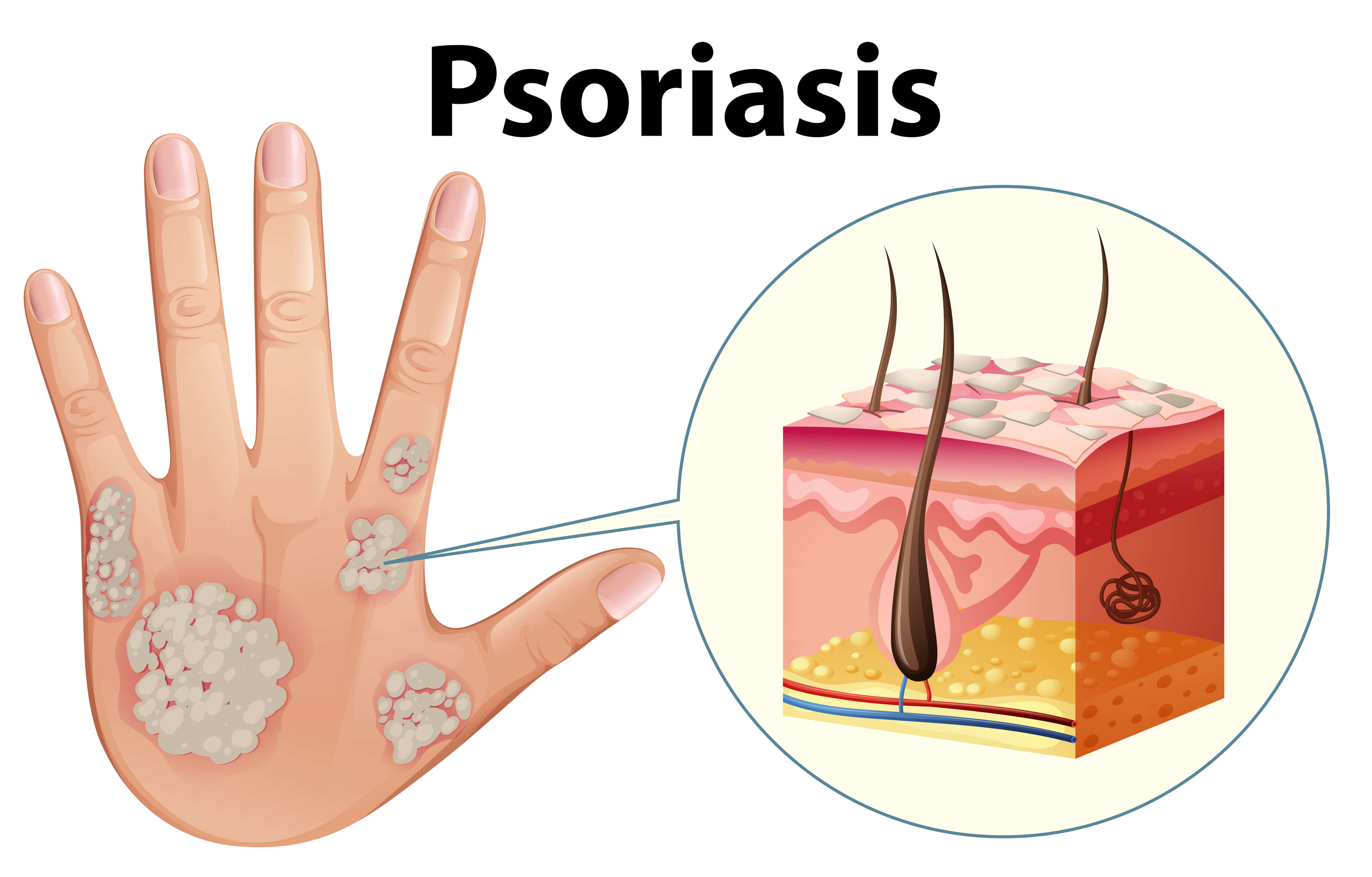
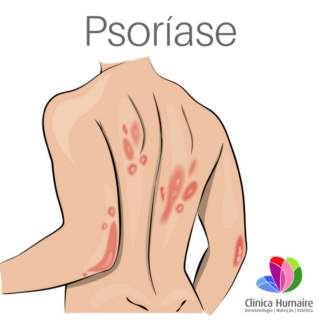 Doença de pele bastante frequente afeta de 1 a 3% da população mundial. Dia 29 de Outubro é o Dia Nacional de Combate à Psoríase. Atinge homens e mulheres, principalmente na faixa etária entre 20 e 40 anos, mas pode surgir em qualquer fase da vida. Sua causa é desconhecida, mas sabe-se que 30% das pessoas tem uma história familiar positiva. Não é uma doença infectocontagiosa e não há necessidade de evitar o contato físico com outras pessoas com psoríase. A forma mais frequente de apresentação é a psoríase em placas, caracterizada pelo surgimento de lesões avermelhadas e descamativas na pele, pode também comprometer as unhas e articulações (psoríase artropática).
Doença de pele bastante frequente afeta de 1 a 3% da população mundial. Dia 29 de Outubro é o Dia Nacional de Combate à Psoríase. Atinge homens e mulheres, principalmente na faixa etária entre 20 e 40 anos, mas pode surgir em qualquer fase da vida. Sua causa é desconhecida, mas sabe-se que 30% das pessoas tem uma história familiar positiva. Não é uma doença infectocontagiosa e não há necessidade de evitar o contato físico com outras pessoas com psoríase. A forma mais frequente de apresentação é a psoríase em placas, caracterizada pelo surgimento de lesões avermelhadas e descamativas na pele, pode também comprometer as unhas e articulações (psoríase artropática).
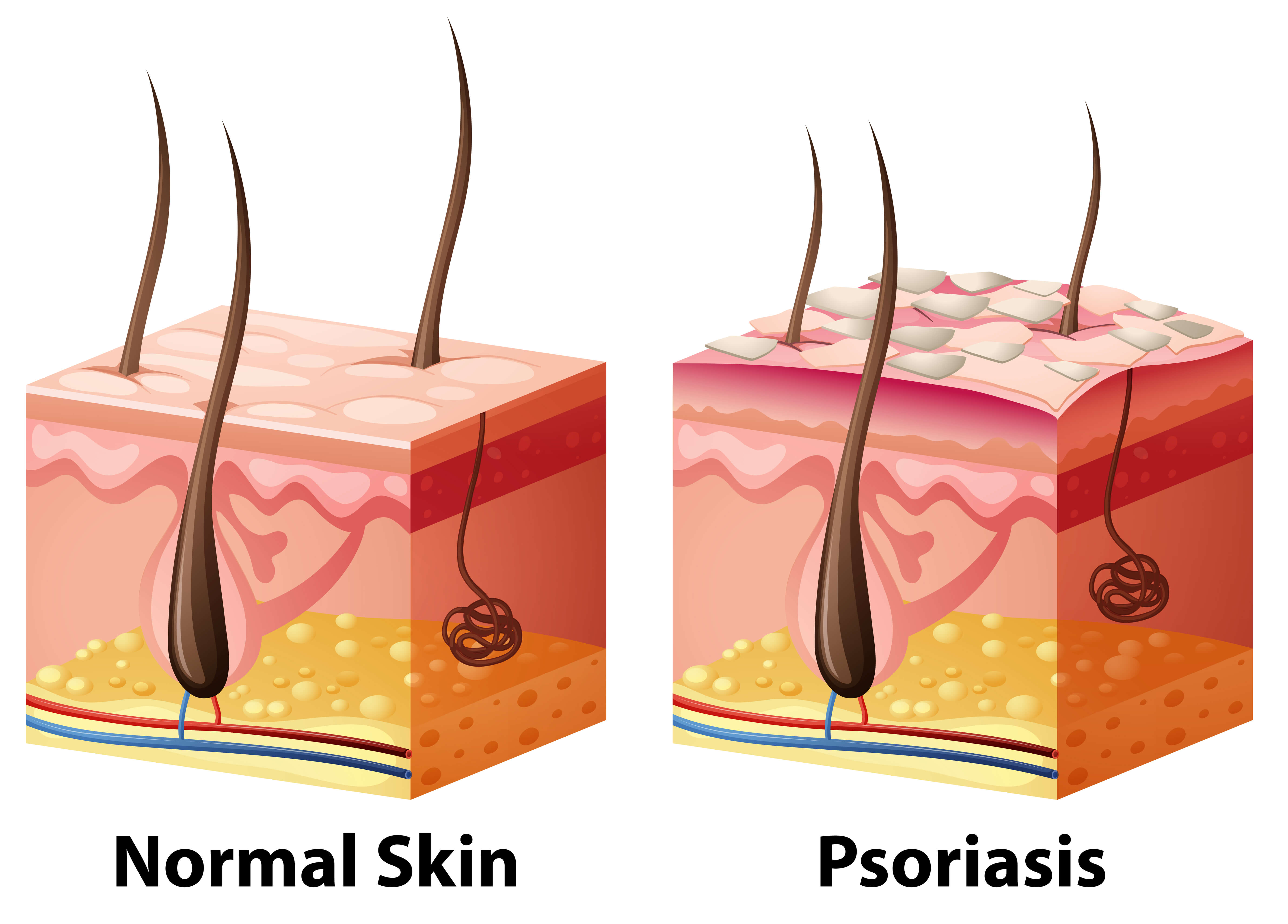
A doença costuma começar como uma pequena ou mais placas que se tornam muito escamosas. É possível que se formem pequenas protuberâncias em redor da área afetada. Apesar de as primeiras placas poderem desaparecer por si só, a seguir podem formar-se outras. Algumas placas podem ter sempre o tamanho da unha do dedo mínimo, mas outras podem estender-se até cobrir grandes superfícies do corpo, adotando uma forma de anel ou espiral.
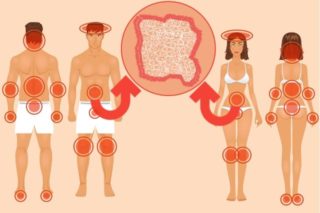 A psoríase costuma afetar o couro cabeludo, os cotovelos, os joelhos, as costas e as nádegas. A descamação pode ser confundida com caspa grave, mas as placas características da psoríase, que misturam áreas escamosas com outras completamente normais, distinguem-na da caspa. A psoríase também pode aparecer à volta e debaixo das unhas, que aumentam de espessura e se deformam. As sobrancelhas, as axilas, o umbigo e as virilhas também podem ser afetados.
A psoríase costuma afetar o couro cabeludo, os cotovelos, os joelhos, as costas e as nádegas. A descamação pode ser confundida com caspa grave, mas as placas características da psoríase, que misturam áreas escamosas com outras completamente normais, distinguem-na da caspa. A psoríase também pode aparecer à volta e debaixo das unhas, que aumentam de espessura e se deformam. As sobrancelhas, as axilas, o umbigo e as virilhas também podem ser afetados.
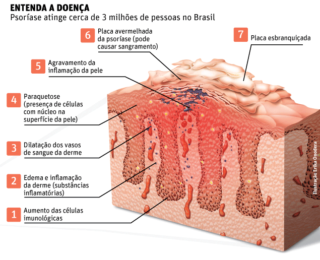
Geralmente, a psoríase só provoca escamação. Nem sequer é frequente a comichão. Quando as zonas cobertas com escamas se curam, a pele adota uma aparência completamente normal e o crescimento do pelo restabelece-se. A maioria das pessoas com psoríase limitada tem poucas queixas além da escamação, apesar do aspecto da pele poder tornar-se desagradável. Há pessoas que sofrem de psoríase extensa (generalizada) ou sentem efeitos graves provocados por esta doença. Em situações muito raras, a psoríase abrange a totalidade do corpo e provoca uma dermatite esfoliativa, na qual toda a pele se inflama. Esta forma de psoríase é grave porque, tal como uma queimadura, impede que a pele cumpra a função de barreira protetora contra as lesões e a infecção.
A psoríase pode surgir sem motivo aparente, ou então derivar de uma queimadura solar grave, de uma irritação da pele, do uso de medicamentos como os betabloqueadores e o lítio. As infecções estreptocócicas (especialmente nas crianças), as contusões e os arranhões também podem estimular a formação de novas camadas.
Psoríase X Estresse
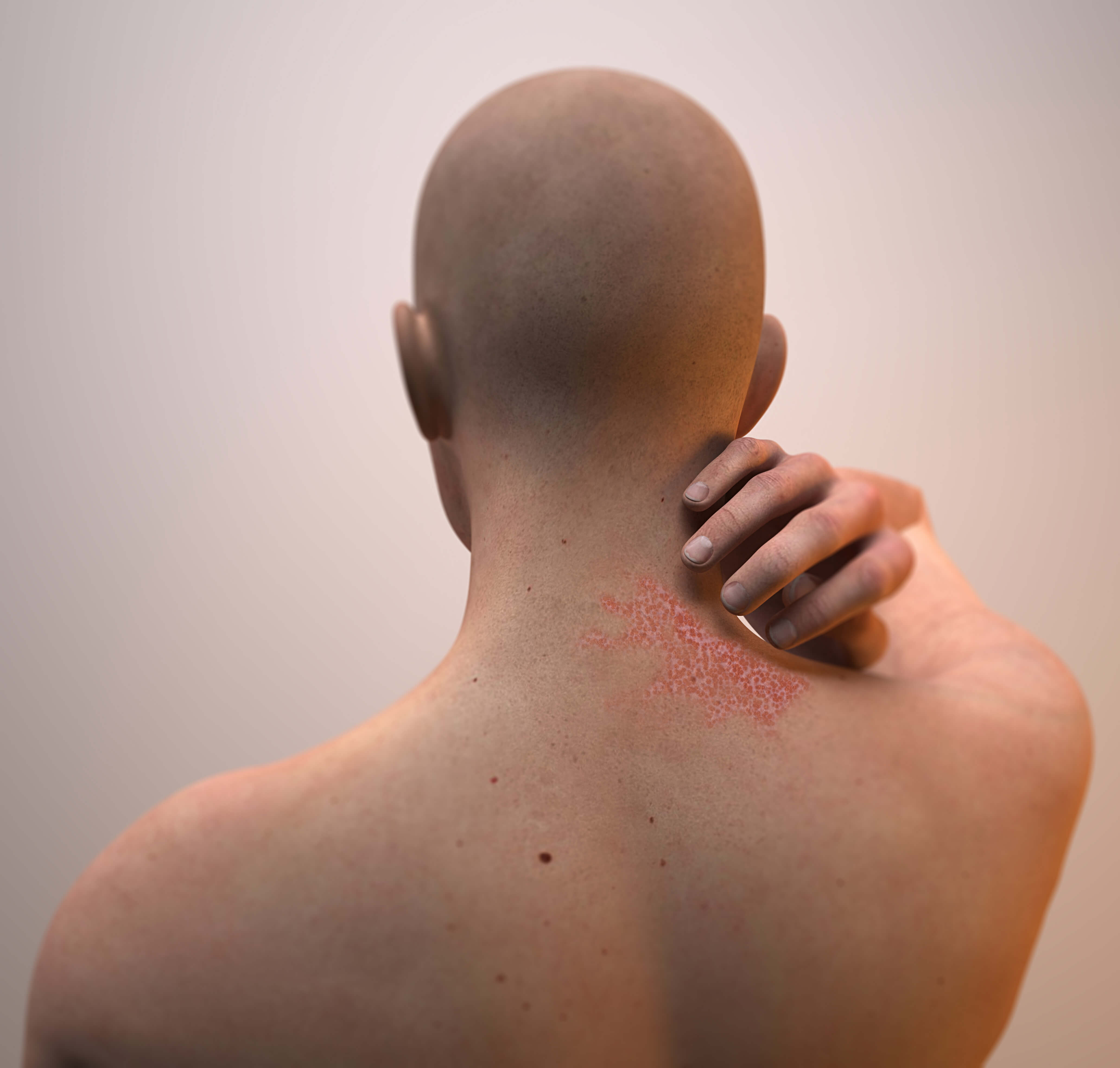
A pele e o sistema nervoso estão intimamente ligados visto que têm a mesma origem embrionária. O stress psicológico faz com que o corpo liberte químicos denominados neurotransmissores. Estes atuam em vários órgãos do corpo, incluindo a pele, desencadeando reações em cascata onde:
- A barreira cutânea se torna menos impermeável, com uma ligeira aceleração da renovação cutânea;
- A pele está sujeita a inflamações;
- O sistema imunitário torna-se mais fraco e não consegue responder de uma forma ideal à inflamação.
Só o stress não é suficiente para desencadear a psoríase, visto esta ser uma condição multifatorial, envolvendo fatores genéticos, ambientais e imunológicos. No entanto, em muitos casos, a psoríase surge após um acontecimento estressante. O stress extremo, como o originado por um acidente ou o falecimento de um ente querido, ou o stress prolongado menos intenso, como o originado por uma situação familiar difícil, divórcio ou um conflito no local de trabalho, são capazes de provocar psoríase e de aumentar as probabilidades de recidivas. Além disso, a condição em si já causa stress, pois a pele desempenha um papel fundamental na comunicação interpessoal. As lesões visíveis, particularmente as das mãos e face, podem prejudicar a própria imagem e originar ansiedade, ou mesmo depressão. Visto que este stress pode provocar crises, cria-se um ciclo vicioso.
X
Tipos de Psoríase
- Psoríase em placa ou vulgar:
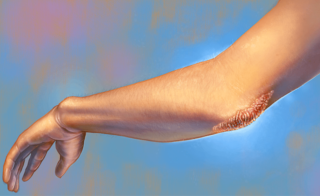
É o tipo de psoríase mais comum, correspondendo a cerca de 90% dos casos. São lesões em placas, ovais, distribuídas simetricamente no coro cabeludo, cotovelos, joelho, umbigo e costas. Podem também surgir em mãos, pés e face. As placas são avermelhadas, discretamente elevadas com bordas bem definidas e escamação seca esbranquiçada. As lesões costumam ter de 1 a 10 cm de diâmetro e podem ser múltiplas ou poucas lesões isoladas. As placas costumam ser assintomáticas, mas alguns pacientes se queixam de coceira.
- Psoríase Gutata ou Eruptiva:
É o segundo tipo mais comum (cerca de 2%) e afeta, sobretudo, crianças e jovens. É a psoríase que se manifesta como microlesões. São múltiplas lesões em forma de gota, menores que 1cm, acometendo geralmente o tronco e parte superior dos membros. As lesões da psoríase gutata surgem abruptamente, geralmente após um quadro de faringite ou amigdalite pela bactéria streptococcus. Este tipo de psoríase pode desaparecer para sempre ou ficar apresentando recidivas toda vez que houver crises de faringite, sendo muito comum nessa faixa etária.
- Psoríase Invertida ou Flexural:
Nesta psoríase, as lesões surgem predominantemente em áreas de dobras, como axilas, virilhas, glúteos, seios e região genital. É mais comum em pessoas obesas e piora com a fricção e a umidade do suor. A psoríase invertida causa lesões avermelhadas mas, sem descamação, sendo muitas vezes confundida com lesões fúngicas ou bacterianas.
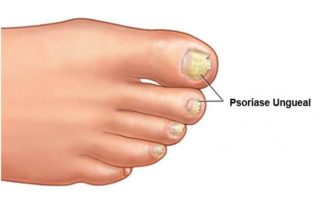
- Psoríase Ungueal:
O acometimento das unhas pela psoríase seja das mãos como dos pés, pode ocorrer isoladamente ou acompanhada pelas lesões de pele. É bastante frequente, sendo o aparecimento nas unhas das mãos mais comum. As lesões típicas são pequenas depressões (buraquinhos), espessamento e uma tonalidade amarelada das unhas.
- Psoríase Pustulosa:
A psoríase pustulosa é uma forma incomum que se caracteriza pelo aparecimento rápido de lesões avermelhadas, dolorosas e com pústulas (bolhas com pus) em sua superfície. Existe a forma localizada que se restringe às mãos e aos pés, e uma forma disseminada, a variante mais grave, que se associa a febre, calafrios, prostração e hepatite. Essas lesões apresentam pus, mas são estéreis, ou seja, não estão contaminadas por germes e não são contagiosas.
- Psoríase Eritrodérmica:
É a forma mais rara de psoríase. Neste tipo ocorrem lesões avermelhadas, dolorosas e descamativas difusamente por mais de 80% da superfície corporal. É uma forma grave de psoríase, sendo uma emergência médica, pois a pele toda inflamada perde sua condição de barreira contra germes do meio externo, deixando o paciente exposto a infecções graves.
- Artrite Psoriática:
O acometimento das articulações com artrite (inflamação das articulações) é uma complicação que ocorre em cerca de 10% dos casos de psoríase. A artrite costuma ocorrer nas mãos ou nos pés e pode ser deformante. A lesão nas unhas costuma ser comum e não existe uma relação entre a gravidade das lesões de pele com o risco de se desenvolver a artrite.
Como já dito, a imensa maioria dos casos se apresenta como psoríase em placa. O quadro costuma ser de uma doença crônica de evolução cíclica, com períodos de exacerbação alternando com períodos de remissão. 25% dos pacientes apresentam períodos de remissão completa, ficando temporariamente sem lesões. Apesar de ser uma doença sem cura, até 80% dos casos são considerados de gravidade leve ou moderada. Alguns medicamentos estão associados a exacerbações das lesões de pele, entre eles: propranolol, captopril, anti-inflamatórios e lítio. Estresse, frio, exposição solar excessiva, abuso de álcool e infecções também são fatores que podem exacerbar a doença.
Pacientes com psoríase apresentam maior risco de também terem doenças cardiovasculares, síndrome metabólica, doenças malignas, doença inflamatória intestinal.
O diagnóstico é feito clinicamente através da história clínica e do exame das lesões dermatológicas. Em casos atípicos, a biópsia de pele pode ser feita, mas esta é raramente necessária.
d
Tratamento Psoríase
O tratamento da psoríase vai depender do quadro clínico apresentado, podendo variar desde a simples aplicação de medicações tópicas nos casos mais brandos até tratamentos por via oral, subcutâneo ou intravenoso em casos mais graves e extensos. Não existe uma forma de se acabar definitivamente com a psoríase, mas existe o controle clínico da doença. Se você suspeita de psoríase procure um dermatologista. Confira algumas das terapias mais utilizadas:
- Medicações tópicas para casos mais suaves: corticoides em cremes ou loções; derivados da vitamina D3 em cremes, loções ou pomadas, outros tratamentos locais a base de alcatrão ou ainda de ácido salicílico em forma de creme ou pomada.
- Medicações Orais para casos mais severos: A PUVAterapia que associa uso de medicação oral do tipo psoralene e exposição a ultravioletas; e Imunossupressores;
- Fototerapia na Psoríase: A exposição diária, curta, a luz solar pode ajudar a limpar ou melhorar a psoríase em alguns pacientes. A Luz solar contém muitos diferentes comprimentos de onda da luz. Já a luz UV tem propriedades anti-inflamatória, antiproliferativa e imunossupressora . A radiação UV é dividida em UVA (400 – 320 nm), capaz de alcançar a epiderme e derme profunda, UVB (320 – 290 nm), que alcança somente a epiderme, e UVC (290 – 200nm), que não chega à superfície terrestre. A radiação Ultravioleta B (UVB) (315–280 nm) é absorvida pela epiderme e tem um efeito benéfico sobre psoríase. Exposição a UVB várias vezes por semana, durante várias semanas pode ajudar as pessoas a atingir uma remissão de psoríase. Às vezes é necessário continuar os tratamentos uma vez por semana como manutenção, ou a doença retornará. Utilizadas no tratamento de formas moderada e grave da psoríase, e vem sendo comprovada a efetividade de ambas as terapias. Dessa forma a seleção entre uma ou outra modalidade de fototerapia deve basear-se em outros fatores além da eficácia, incluindo segurança, resposta previa ao tratamento, gravidade da psoríase e adesão ao tratamento.
- Biológicos na Psoríase: também chamados de bioterapêuticos ou imunológicos, atuam seletivamente em células ou moléculas importantes na indução e manutenção da doença. Estes tratamentos, chamados de agentes biológicos, são produzidos por biologia molecular e podem ser citoquinas, anticorpos ou proteínas de fusão. Para serem considerados elegíveis para tratamento com agentes biológicos, os doentes devem apresentar doença moderada a grave, definida pela pontuação superior a dez em qualquer um dos três índices de avaliação de gravidade da doença.
A Sociedade Brasileira de Dermatologia tem promovido diversas ações para auxiliar os portadores da doença a buscar apoio emocional e a buscar o tratamento adequado, além de alertar a população que a Psoríase não é contagiosa e que tem tratamento. Umas das iniciativas é o site “Psoríase Tem Tratamento”:
www.psoriasetemtratamento.com.br
Além disso, os pacientes com psoríase e com outras doenças que afetam a pele contam com um serviço criado especialmente para eles pela Sociedade Brasileira de Dermatologia: trata-se do Grape – Grupo de Apoio Permanente. O objetivo do Grape é promover suporte psicoemocional e educativo aos portadores de doença de pele, assim como aos seus familiares, para que essa condição não interfira em sua qualidade de vida. O Grape também está nas redes sociais. Para conhecê-lo, acesse: www.facebook.com/projetograpesbd e https://instagram.com/projetoinstagramgrapesbd
s
Mitos e Verdades sobre a Psoríase
Fonte: Sociedade Brasileira de Dermatologia
Confira mais informações sobre a Psoríase nos seguintes vídeos:
Fonte: Sociedade Brasileira de Dermatologia
x
Fonte: Psoríase Brasil
s
IMPORTANTE
Procure o seu dermatologista para diagnosticar doenças, indicar tratamentos e receitar remédios.
Em nossa Clínica dispomos do atendimento do Dr. Caio Rosa Humaire, médico dermatologista. Entre em contato e agende uma consulta médica primeiramente para melhor avaliação do seu caso.
